108頁の報告書の中には、DPC分析が50頁ほどあって、こんな内容のところもあります。
参考になれば、幸いです。
- A病院のDPC分析を行い、以下、確認できた。
- DPC病院の代表的な疾患である狭心症の手術なし症例(主に心臓カテーテル検査の入院)について、2014年度から2018年度の件数推移を見ると、OO県内では、OO医療圏こそ増えているものの、OO医療圏も2017年度にピークを迎えている。OOOOOO医療圏では、2014年度から減少しつづけている。これは、人口動態の変化だけでなく、医療技術の進展等により、CTやMRIで代替されていることなど、さまざまな要因が影響していることが想定される。oooo医療圏では、代表的な疾患がすでに減少フェーズに入っていると考えると、今後、地域における患者確保競争はかなり厳しくなることが想定される。
- 看護必要度は十分高い。
- 救急医療管理加算の算定患者が多い。定量的な基準が導入されると大幅に低下する可能性がある
- 看護必要度・単価の状況から、サブアキュート病床の必要性が高い
- 現状は新型コロナウイルス感染症の影響により、地域包括ケア病床の稼働を下げている状況
- 地域包括ケア病棟は、整形外科の患者をメインに受けており、内科系の患者は少ない
- 入院経過日数に応じた2019年度入院患者の看護必要度のシミュレーション結果と、2020年4月以降の入院患者の看護必要度の実績値を比較した。ほぼ同じ値で推移していることから、改定前の入院患者実績でのシミュレーションは妥当であるとともに、入院が長期化した患者の看護必要度は低くなることが改めて確認された。
- 現行の制度が続く2022年3月末までは、看護必要度が大きな問題になることは考えにくい。しかし、次回改定で、①救急医療管理加算の算定患者の評価の厳格化や、②看護必要度のハードル引き上げ、などの検討がされる場合、留意が必要です。①は入院2~5日目までの評価が大幅に変わる可能性が、②は在院日数が長く看護必要度の低い患者が悪影響を及ぼす可能性がある。
- A病院の救急医療管理加算の算定件数は年代に関係なく全般的に加算2の比率が高くなっている。現状、看護必要度の評価において、加算1と加算2に差はないが、次回改定で、A項目の点数や評価日数に差がつけられた場合、他院に比べ、看護必要度の評価が下がる可能性がある。
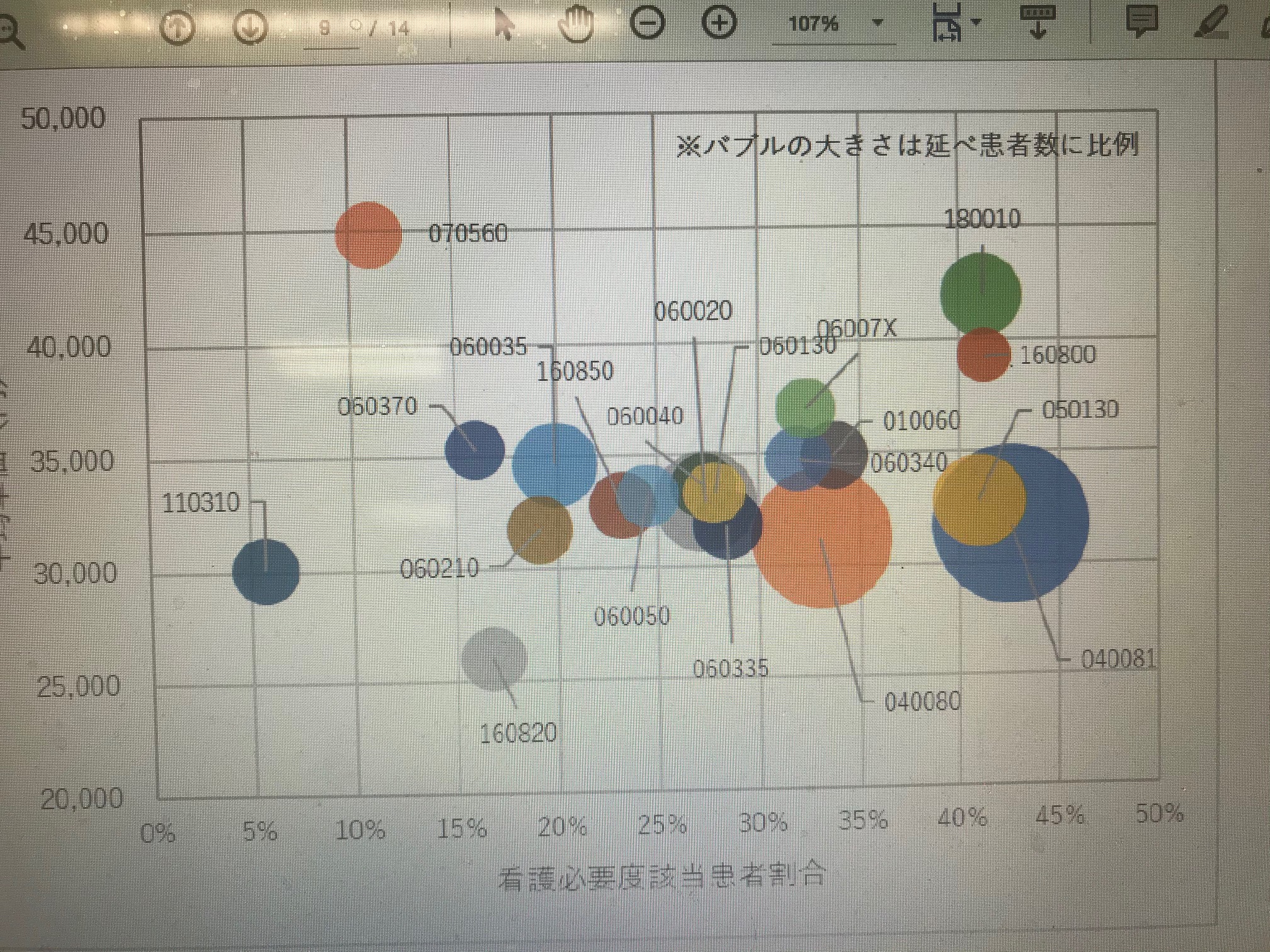
- 入院から11日以上経過した患者に限定し、疾患別に平均単価と看護必要度の分布を見た。バブルが大きいほど延べ患者数が多いことを表しており、040081誤嚥性肺炎や、040081肺炎等の延べ患者数が多くなっていることがわかる。誤嚥性肺炎は看護必要度こそ高いですが、単価は32,000円弱(食事込み)とかなり低くなっている。2020年度改定でDPC病棟から地ケア病棟に転棟させた場合、期間ⅡまではDPC制度を継続することになったが、病態に応じ、地ケアへ早期転棟させるべき患者が少なくない疾患と思われる。肺炎は誤嚥性肺炎より平均単価がさらに低く、看護必要度も低いことから、誤嚥性肺炎同様、地ケア病棟への早期転棟などを進めるべきと思われる。それ以外にも、疾患コードが06から始まる消化器系疾患や16から始まる外傷なども、低単価・低看護必要度の位置に数多く分布してる。患者の病態次第ですが、早期退院か、退院が難しい状況にあれば、院内の別の病棟へ転棟させることを検討しなければ、結果的に急性期病棟の単価低下、看護必要度低下となっている。